整形外科に通っていて、リハビリが意味がないと感じたり、リハビリを拒否して通えなくなってしまう方がいます。
今回はその原因や経験に基づく意見を述べたいと思います。
目次
整形外科のリハビリが意味ないと言われる理由
患者さんが意味がないと思うリハビリは端的に言って、「良くなっている実感がない」ものであると思います。
良くならないという結果は、以下の流れの中で問題発生が起きている状況と考えています。
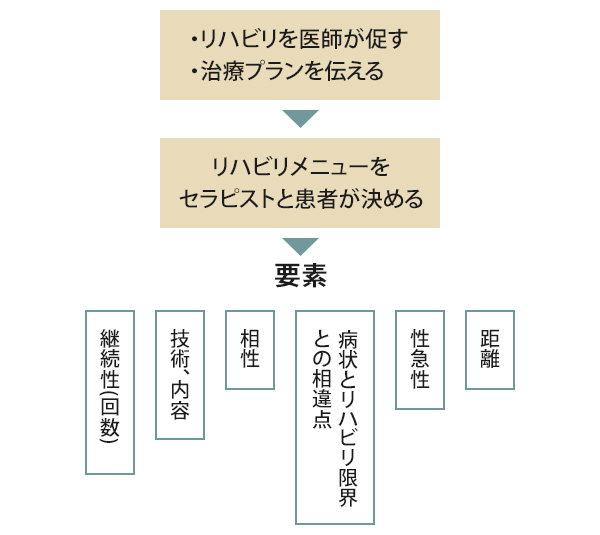
【リハビリを医師が促す】
まず最初に、患者さんに「リハビリの必要性・効果・見通し」を伝えないと、終わりが見えず不安を感じ、効果を実感する前に継続が困難になる可能性があります。
【メニューをセラピストと患者さんが決める】
リハビリはセラピストと患者さんで開始し始めると、医師の見立てと治療の順番に差が出ることがあります。これは悪い事ではありません。
患者さんとの関係構築が重要で、痛みの強い部位から始めると拒否感が生まれるため、他の部位から可動域を広げる方法も有効です。
例として、肩が強烈に痛いがリハビリでは最初から肩に介入するわけではなく、姿勢調整や肩甲骨の動き、頸の動きからリハビリを始めるようなものです。
また、患者さんがセラピストに意見を言えないと、痛みに耐えるだけで効果を感じられず、治療への意欲を失う可能性があります。患者さんとセラピストが共に納得してメニューを決めることが大切です。
【6つの要素について】
6つの要素については、私が独自に重要と考えているものです。
・継続性(回数)
リハビリの効果を実感するには継続が必要で、反復により成果が得られます。経験上、最低でも週2回以上が推奨され、回数によって効果の実感が変わります。週1回では自主性が相当ある方でないと失敗する確率があるので勧めません。
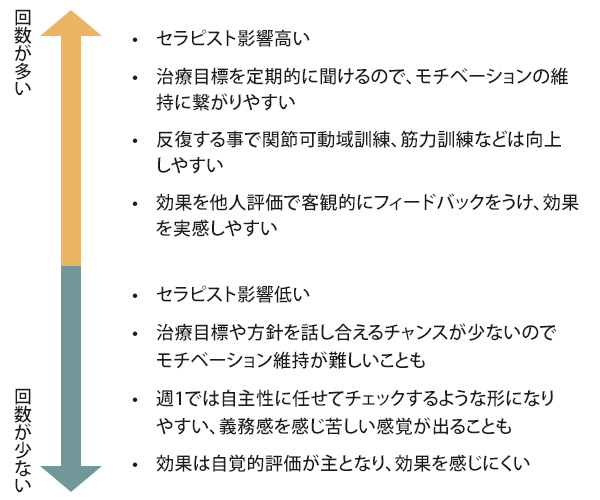
回数については週1回のリハビリは継続が難しく、自主性が求められるため、意欲の低い患者さんには負担となりがちです。
受動的な利用も継続には重要で、週3回程度の来院が理想的です。頻度を増やすことで、セラピストの励ましを受けながらリハビリを進められ、効果を実感しやすくなります。
また、セラピストの記録により客観的な改善が確認でき、後に実感へとつながります。こうした理由から、週1回では「失敗しやすい」と考えています。
回数が少ないとリハビリはモチベーションを維持しにくく、効果を感じにくい
・技術、内容
セラピストの技術には施術の技術とコミニュケーション技術があります。大事な体を触らせていただく立場なので、信頼感がないと治療効果につながりません。
日々セラピストは努力し、医師とのカンファレンス(患者さんについての会議)を行って治療内容や技術の向上に努めています。
技術の不足や、コミニュケーション不足でのリハビリは苦痛となりやすく効果を感じにくい
・相性
患者さんと医師、患者さんとセラピストの相性は非常に重要です。完璧な関係は難しくても、互いに信頼し、同じ目標に向かって進むことが理想です。
Hall et al. (2010)は、信頼関係の欠如がリハビリの中断に影響を与えると指摘し、Slade et al. (2015)は、患者さんの目標や希望を無視した治療が離脱率を高める要因としています。
気持ちよくリハビリを継続できる環境づくりが、成功への鍵となります。
治療者との相性が良くないと中断する可能性が高くなり、効果も感じにくい
・病状とリハビリ限界とのGAP
リハビリが効果を感じにくい要因の一つは、本来リハビリでは治らないケースに適用している場合や、手術を優先すべき症例でリハビリを行っている場合です。
医師の判断が適切でないと、治療の選択を誤り、効果が得られません。例えば、小さな筋断裂はリハビリで回復可能ですが、大きな断裂では手術が必要です。
リハビリには限界があり、セラピストの技術の問題ではなく、医師が適切な治療法を選択することが重要です。
病状の分析、適切なリハビリオーダーがないとリハビリの効果も感じにくい
・患者さんの焦り
リハビリは1回ですぐ効果が出るものではないですが、副作用が少ない利点もあります。継続することで除痛への近道になります。
しかし、患者さんの中には「早く社会復帰やスポーツ復帰をしたい」と焦るあまり、実際に効果が出ていても、そのスピードや実感が期待より小さいと効果を認識できないことがあります。
このような方には、リハビリの特性を理解してもらい、適切な見通しを共有することで、焦りを和らげながら継続を促すことが重要です。
患者さんが治療を焦っている場合、効果がでていても効果を感じにくい
・通院距離
リハビリの継続には距離の問題が大きく影響します。患者さんが未成年で付き添いが必要だったり、ご自身が通院するのに仕事の調整が頻繁に必要な場合には、通院距離を間違えると負担が増えていき、通院が困難で早期に終了してしまいます。
その結果、リハビリを中断し、効果を実感できずに離脱する可能性が高まります。
持続可能な通院環境を整えることが重要であり、困難を感じる場合は、医師やセラピストと相談し、無理なく継続できる方法を検討することが望ましいです。
持続可能(通院距離、手段)でないと、リハビリの効果は発揮できず効果を感じにくい
整形外科のリハビリの目的・効果
リハビリテーションは、病気やケガの後に社会復帰を目指す訓練であり、身体的・心理的訓練や職業指導も含まれます。
効果の実感は、可動域の改善など視覚的に確認できる場合はわかりやすいですが、痛みやしびれの軽減は主観的で、患者さんの期待値が高いと効果を認識しにくくなります。
治療者と患者さんが回復の見通しを共有し、生活障害度の改善を確認することで、リハビリの継続意欲を高めることが重要です。
リハビリでは何をする?
整形外科のリハビリについて
整形外科でのリハビリは広範囲にわたり、物理療法と運動療法に大別されます。
運動療法には徒手的療法も含まれ、施設ごとにリハビリ内容は異なります。
- 物理療法
目的:血流促進、炎症軽減、痛みと神経症状の緩和
内容:電気刺激、温熱療法、超音波療法などの機器を使用 - 運動療法
目的:筋力増強、関節可動域の改善、バランス能力の向上、痛みと神経症状の緩和
内容:PT(理学療法士)による個別の筋力トレーニング、ストレッチ、バランス訓練
施設選びの重要性
- 物理療法は機械を用いるため、効果を実感しにくいこともあり、単独では「リハビリ」としての実感が薄れがち
- 施設の基準やPTの人材確保の問題もあり、物理療法のみの施設も存在
- 運動療法が可能か事前に確認するとよい
- 一般的に運動療法ができる施設は物理療法も併用可能
リハビリとマッサージの違い
- リハビリにマッサージを取り入れることはあるが、主目的は筋弛緩による痛みの軽減
- マッサージ単独が目的ではなく、関節可動域の改善や痛み軽減が主目的
- マッサージを求める場合、医療機関はマッサージ店とは異なるため、目的に合った選択が必要
整形外科のリハビリを途中でやめてもいい?
リハビリは希望があればいつでも中止や転院が可能です。しかし、医療者は多くの治療奏功例を知っており、マンネリ化の先に回復がある場合は継続を勧めます。
これは、医療の情報非対称性によるもので、患者さんが初めてでも医療者は豊富な経験を基に判断します。基本的に希望しない治療は行わず、必要なら説得します。転院を希望する場合も適切なクリニックを紹介できます。
整形外科でのリハビリはいつまで通うべき?
リハビリの継続期間について
リハビリの期間は、患者さんのゴール設定(スポーツ復帰、日常生活の回復、高齢者の歩行安定など)によって異なります。
2024年の改訂でリハビリが可能な病気の場合においては、診断日または手術日から150日間は医療保険でのリハビリが可能となりました。ただし、必ず150日行うわけではなく、ゴール達成後は速やかに終了し、日常生活に戻ることが推奨されます。
リハビリの継続が必要かどうかは、担当医と相談となります。
150日を超えてもリハビリが必要な場合
医療保険でのリハビリが通常は延長できないので、介護保険が適用される年齢の方は、介護保険を利用したリハビリを継続する形を望まれます。
ただし、医療保険と比べて提供できるリハビリの量が少ないため、内容には制約があります。それでも、何もないよりは継続できるメリットが大きく、多くの患者さんが利用しています。
今後のリハビリ継続について不安がある場合は、医療機関の受付やソーシャルワーカー、担当のケアマネージャーに相談してください。
症状の種類・程度
リハビリは病状に応じて提案され、骨折や手術後の関節の痛み・腫れ・靭帯損傷などに適用されます。
職業復帰が必要な場合は、作業療法を併用し、特殊作業の練習を行うこともあります。
必要性が高い場合、不要な場合について
・リハビリの必要性が高い場合:
- リハビリが適応になる疾患のとき
- 関節可動域が低下したとき
- 脳卒中などで筋肉が硬くなり、ひどく痛みがある又は生活障害が大きいとき
- 首の神経障害で肩甲骨の内側や腕に痛みしびれ、麻痺があるとき
- 坐骨神経痛で臀部から脚に痛みしびれ、麻痺があるとき
- 筋力麻痺で生活障害が高度なとき
- 各種骨折後、高度な腫れ、痛みがあるとき
- 腰痛がひどく歩行ができないとき
- 著しい打撲、捻挫で生活障害が出ている状態のとき
・リハビリが不要な場合:
- リハビリが適応ではない疾患による障害のとき
- 短期で傷みが改善すると見込めるもの
・リハビリができない場合:
- 他の医療機関でも同じ部位についてリハビリしている場合
- 医療機器埋め込み装置などがあり、電気などのリハビリはかけると患者さんに不利益が否定できないとき
リハビリは内服や注射を併用すると症状を取りやすいものもあり、同時期に施行することもしばしばあります。
薬が使えない患者さんや、気持ち悪くなってしまう患者さんなどに、副作用リスクを抑えて痛みを減らすという意味でリハビリが著効する場合もあり有効な手段です。
ケガをした時期
リハビリは急性期・回復期・維持期の3つの段階に分かれます。
- 急性期(受傷直後~1カ月)
痛みや炎症が強く、機能低下が著しい時期です。
この期間は安静・冷却・圧迫・挙上(RICE処置)が最優先で、刺激を避けるため積極的なリハビリは行いません。疾患や状態により期間の差があります。 - 回復期(1~2カ月)
症状が安定し、低下した機能の回復が進みやすい時期です。
積極的なリハビリを行い、筋力や関節の可動域を改善します。入院の重症例では回復期病院に転院し、本格的なリハビリが実施されます。 - 維持期(回復期後)
身体機能の改善が停滞し、状態が一定になる時期です。
脳梗塞では180日後、重度の脊髄損傷も同様の時期とされます。医療保険でのリハビリは期限があり、その後は介護保険を利用したリハビリの選択肢を検討する段階となります。
ケガをした部位と治療期間について
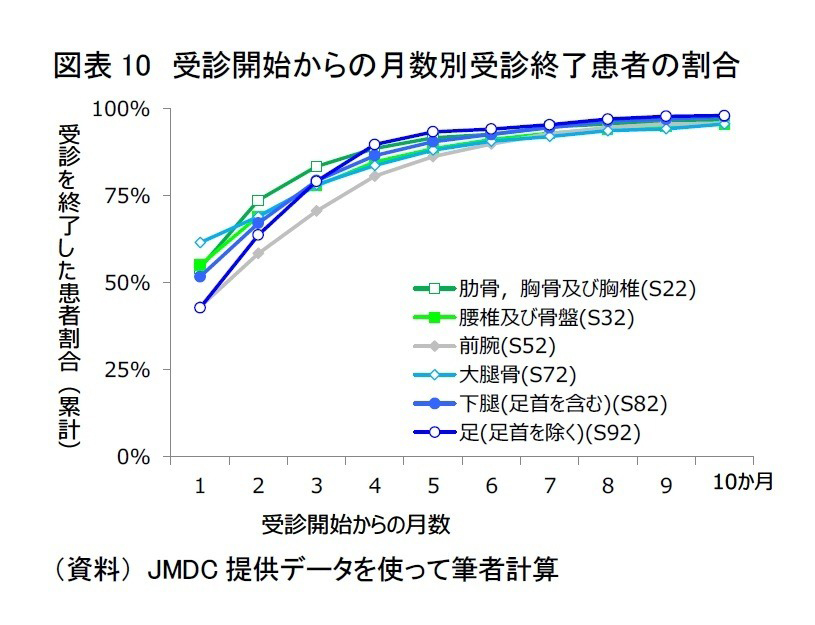
画像引用、加工:子ども・高齢者ともに骨折は増加 |ニッセイ基礎研究所
ケガの治療期間は障害の程度で異なります。ニッセイ基礎研究所の報告では、骨折部位に関係なく4~6カ月で全体の95%が受診を終了していることが示されています。
このデータをもってすべてのケガの一般化は難しいですが、近い感覚は感じます。ただし、治療終了(受診終了)とはリハビリ終了と同じ意味ではありません。リハ終了しても薬の内服やレントゲン検査が続く場合も多くあります。
「リハビリ終了」については、資料の「受診終了」期間よりも―1.5~―1カ月短く終了している印象があります。
年齢
年齢とリハビリ期間について
リハビリの回復力には年齢差があり、特に脳卒中のリハビリでは高齢者ほど回復が遅く、80歳以上の回復度は59歳以下の約4割に留まることが報告されています。
一方、高齢者でもリハビリによって日常生活動作が改善することが確認されており、生活の質向上に寄与する可能性があります。ただし、若年者に比べ回復が遅いため、体力や健康状態に合わせた適切な目標設定が重要です。
高齢者の回復力が低い主な理由
- 筋肉量の減少(筋萎縮)
加齢とともに筋肉量が減少し、活動制限がリハビリ効果を低下させる。 - 筋繊維の変化
速筋線維(タイプII)が減少し、瞬発的な力を発揮しにくくなる。 - 筋肉内の血流低下
酸素や栄養の供給不足により、筋肉や組織の修復が遅れる。 - 筋再生能力の低下
これらの要因により、高齢者はリハビリの進行が遅くなるが、適切なリハビリを行うことで一定の改善が期待できます。
*1 年齢が回復期リハ病棟における脳卒中患者のFIM利得に及ぼす影響 徳永 誠,米村美樹,井上理恵子,三宮克彦,中島雪彦,渡邊 進,中西亮二,山永裕明,米満弘之,園田 茂
*2 超後期高齢者に対する回復期リハビリテーションの効果について(第1報) 南目 史子,山口 雅子,椎野 泰明
*3 Narici, M. V., et al. (2008). “Human skeletal muscle disuse atrophy: mechanisms and significance for space flight.” Journal of Applied Physiology.
整形外科と整骨院のリハビリの違い
詳しくは下記をご覧ください。
リハビリで通院する整形外科の探し方
整形外科リハビリ通院先の選び方
整形外科を選ぶ際は、ホームページでリハビリスタッフの有無や設備の広さを確認し、適した施設を選ぶことが重要です。以下のポイントを意識しましょう。
- 治療技術が高い
評判も参考になりますが、実際に数回通わないと判断できません。
事前に調べつつも、実際に受診して試してみる姿勢が大切です。 - 医師の病状把握が的確
リハビリの限界点を理解している医師がいるかは、診察を受けてみないと分かりません。周囲の評判を聞きつつ、自分に合うか判断しましょう。 - 相性の良い医師・セラピストがいる
高圧的な態度では効果的なリハビリが難しく、信頼関係が重要です。
ホームページでは分からないため、実際に受診して相性を確認するのが良いでしょう。 - 通院しやすい距離
交通手段や仕事の時間と診療時間を比較し、無理のない通院計画を立てることが重要です。
これらを踏まえ、まずは気になるクリニックに行ってみることをおすすめします。
整形外科のリハビリに関するよくある質問
整形外科のリハビリにかかる料金はいくらですか?
整形外科で行うリハビリについては、運動器リハビリテーションというものと、消炎鎮痛リハビリというものに大別されます。今回は運動器リハ「直接費用」について述べます。
リハビリのみの費用ですので、実際には他に初診料や再診料なども追加されます。
運動器リハビリには3つの基準があります。どれに該当するかは疾患の状況や保険の算定によります。2024年の現状での支払い金額については以下の通りです。
1単位20分の治療に対して
- 運動器リハビリテーションⅠ(10割で1850円)
1割負担:185円 3割負担:555円 - 運動器リハビリテーションⅡ(10割で1700円)
1割負担:170円 3割負担:510円 - 運動器リハビリテーションⅢ(10割で850円)
1割負担:85円 3割負担:255円
交通事故のケガで整形外科のリハビリはいつまで通うべきですか?
交通事故リハビリのポイント
まず、交通事故リハビリに対応している医療機関か確認が必要です。一部の医療機関では、救急対応は行うものの、リハビリは他院で受けるよう案内されることがあります。
対応可能な場合、病状に応じてリハビリを行いますが、軽傷でのリハビリは適応外となることもあります。
また、交通事故のリハビリでは身体的には維持期に入っているにもかかわらず、心理的に悪化し続けるケースがあります。
事故を思い出し続けることで精神的ストレスが増大し、回復が妨げられることもあるため、保険会社と相談し、適切なタイミングでリハビリを終了することが重要です。
また、交通事故は保険や弁護士が関与することが多いため、担当者と十分に話し合いながら進めることを推奨します。
まとめ
「痛みやしびれがもっと楽になれば、笑顔を取り戻せるのに」——そんな患者さんの悔しさを変えたくて診療を続けてきました。
整形外科専門医として神経(脊髄)の治療に精通し、高速道路近くの救急病院や大学病院で18年間診療を行ってきました。
軽度の障害から脊髄損傷、多発骨折まで幅広く治療し、手術・外来診療を通じて多くの患者さんと向き合ってきました。
リハビリは、患者さんが自分らしく生活を取り戻すための重要な要素と考えています。交通事故による障害やリハビリに関しても、多くのこじれた案件に対し、中立な医療者として弁護士や関連スタッフと協力し、解決に近づけるよう尽力してきました。
回復には時間がかかることも多いですが、患者さんと共に歩む経験を通して様々な障害を乗り越える手数を増やしてきました。痛みや障害にお悩みの方は、ぜひご相談ください。
監修

整形外科専門医Dr.沼口大輔
| 2006年 | 東邦大学医療センター大橋病院 入職(初期研修) |
|---|---|
| 2008年~ | 東京女子医科大病院整形外科 入局 千葉こども病院、国立がん研究センター築地病院ほか関東近県の複数関連施設にて研鑽を積む |
| 2013年 | 日本整形外科学会認定 整形外科専門医 取得 |
| 2016年 | 日本整形外科学会認定 脊髄病医 取得 |
| 2016年~ | 東名厚木病院 医長 脊椎外科手術年間100件執刀、外傷手術年700~800件に携わる |
| 2019年 | 日本脊椎脊髄病学会脊椎外科指導医 取得 |
| 2024年~ | 千葉県内 救急病院に入職 |
| 2025年 | 早稲田大学大学院(経営管理研究科:MBA)学位取得 |
Incidence of Remote Cerebellar Hemorrhage in Patients with a Dural Tear during Spinal Surgery: A Retrospective Observational Analysis
Spine Surgery and Related Research 3巻 2号
発行元 Spine Surgery and Related Research
65歳以下単椎体骨折症例にて2週間のベッド・アップ30°制限とした場合の,単純X線変化について
脊椎手術における術後頭蓋内出血についての検討
C5/6 hyperflexion sprainの1例
上腕骨近位端骨折に対し腓骨骨幹部移植を行った2症例
人工股関節全置換術を要した遅発性脊椎骨端異形成症の1例