目次
骨粗鬆症は自覚症状に乏しいものの、骨強度の低下により骨折リスクが増大する疾患です。進行すると軽微な外傷での骨折(脆弱性骨折)が連鎖し、動けなくなったり要介護状態へ至る可能性があります。
2009年には国内での患者数は約1,280万人と推計され、高齢者人口は2042年頃まで増加が見込まれていることから、今後も患者数増加が懸念されます。このように無症候のまま進行するため、早期発見と適切な評価が重要です。
そのためには、再現性の高い骨密度検査を行い、標準的な方法で診断・管理する体制が必要です。
骨粗鬆症の検査方法
骨粗鬆症の検査は以下を行います。
- 問診(骨折歴、家族歴、ステロイド使用、生活習慣など)
- 骨密度検査(DXA法)
- 骨代謝マーカー(血液・尿検査)
- 各種X線による既存骨折の確認
問診後に骨密度や骨折の有無、身体変化を多角的に評価します。すべてを一律に行うのではなく、目的に応じて組み合わせますが、診断で最も重視されるのは腰椎・大腿骨のDXAと骨折歴です。
治療管理にて骨代謝マーカーを指標に行い、超音波法やMD法といった方法は補助的検査として位置づけられますが一般的には少なくなっています。
問診
問診で聞いていく事は細かく上げると以下のようなものがあります。
骨折歴
50歳以降の脆弱性骨折(椎体・大腿骨近位部・橈骨など)
Q.脆弱性骨折ってなに?
軽微な衝撃でする骨折の事で、過去の骨折全般(例えば高所から若いときに落下した骨折など)を含むわけではありません。
家族歴
両親の大腿骨近位部骨折歴
薬剤歴
- 経口ステロイド(プレドニゾロン換算5mg以上を3か月以上内服しているか)
- エストロゲン生成に関与する、アロマターゼ阻害薬、GnRHアゴニストの内服歴
アロマターゼ阻害薬:レトロゾール(フェマーラ)、アナストロゾール(アリミデックス)、エキセメスタン(アロマシン)
GnRHアゴニスト:リュープロレリン(リュープリン)、ゴセレリン(ゾラデックス)
既往歴(二次性骨粗鬆症)
- 関節リウマチ
- 甲状腺機能亢進症
- 副甲状腺機能亢進症
- 糖尿病
- 慢性腎疾患
- 消化吸収不良 など
生活習慣
- 喫煙
- 飲酒
- 運動習慣
女性特有の因子
- 閉経年齢
- 無月経歴
骨密度検査
骨密度検査には色々なものがありますが、ガイドラインに照らし合わせると、DXA(デキサ)法が有効な検査です。
DXA(デキサ)法
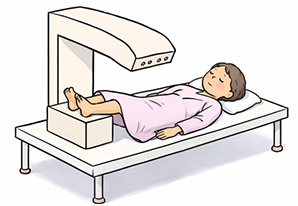
デキサ法(DXA法)はDEXA法とも表記されることがあります。
骨粗鬆症の現在のスタンダードな検査であり、痛みは伴わない検査で、腰椎と股関節のレントゲン写真をとって骨密度を評価します。検査は仰向けで行い、数分程度で終わります。
特徴としては、国内外のガイドラインにて「骨粗鬆症診断の標準(第一選択)」として推奨されており、最大の特徴では、骨折部位が測定対象となる点です。
つまり、骨折好発部位の代表である大腿骨近位部・腰椎を直接ターゲットにして評価できることが末梢骨(手や踵といった後発部位とは異なる所)で計測する結果との違いです。
過去の記録との比較や、若年成人の骨密度と比較して何パーセントか(YAM値)を算出できることで、治療開始すべきかどうかを判断できる指標になります。
超音波法
超音波法はQUS(Quantitative Ultrasound)といいます。
骨粗鬆症の予防と治療ガイドライン2015ではQUSは診断目的には推奨されないと明記されております。WHOが定義した骨粗鬆症診断基準(T-score ≤ −2.5)は腰椎または大腿骨近位部のDXA測定に基づくので、QUSはこの診断基準の対象外となります。
QUSは骨粗鬆症のスクリーニングに用いることはできるものの、DXA検査にいかないとQUSの値だけではまず診断できないです。
自治体から骨密度検査といわれて、DXAとQUS選べる時は、二度手間になるので最初からDXAを選択したほうがいいと私は考えています。
MD法

MD法というのは、手の甲ではかる骨密度検査でMicrodensitometry(マイクロデンシトメトリー)法といいます。第2中手骨という骨で判定を行っています。しかしこちらの骨は皮質骨という固い骨が主であり骨粗鬆症治療薬で期待される海綿骨の変化を反映しにくいです。
その理由は、中手骨に占める海綿骨の割合は2~3%と小さいからです。治療効果判定に経時的モニタリングは困難です。治療効果判定目的の骨密度評価としてMD法の有用性は限定的であり、原則として腰椎/大腿骨近位部DXAによる評価を優先します。
DEXAが困難な場合にのみ、橈骨や中手骨といった手の検査を検討されるといいです。
*2012年原発性骨粗鬆症の診断基準より一部改変
骨代謝マーカー(血液・尿検査)
骨代謝マーカーは診断に利用する検査ではなく、治療効果評価に用いる場面が多い検査です。
採血や、尿検査にて測定し、主に骨形成のマーカーと、骨破壊のマーカーにわけて治療効果を見たりします。詳しくは今回は割愛しますが、非常に治療上重要な検査です。
身長測定
身長測定は医療機関では骨粗鬆症で計測しているところは少ないですが、25歳の時からの身長短縮が4cm以上のグループは、それ未満のグループと比較して椎体骨折の相対危険率が2.8倍という報告があり、私は問診での自己申告での身長低下を元に骨密度検査をすすめているきっかけにはしています。
FIT研究という結果なのですが1万3,732例の閉経後の女性対象にした研究ではあるものの、白人女性であり日本人への適応には注意が要ります。
骨粗鬆症の骨密度検査結果の見方
一般的な骨密度結果は以下のようなものです。医師がどこを確認してどう評価して、治療に活用しているかを説明いたします。
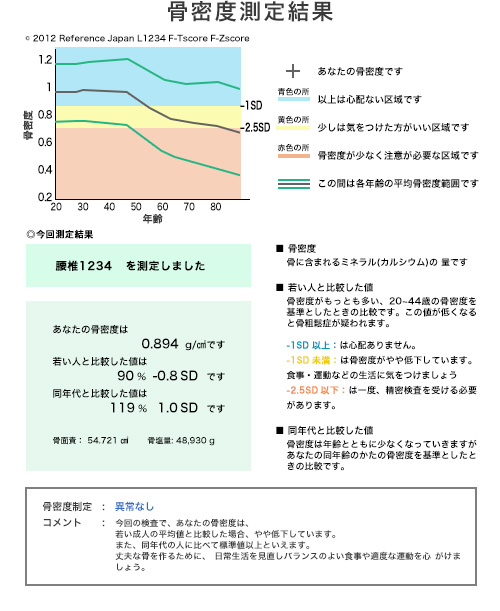
上記は、腰椎のDXA結果ですが、股関節でとった大腿骨近位の骨密度も出ますので、通常は結果が2枚渡されます。腰椎と、大腿骨近位で数値は異なります。
骨密度検査を渡された場合の結果の見方・解釈について、今回は簡便な結論のみわかる説明を行います。
細かく結果説明を希望の場合には、外来担当医師に相談してみましょう。
■簡便な結論のみわかる説明
色々書いてありますが、結論は以下に集約されます。YAM値が重要で、若い人の骨密度と比べたときに何%かが治療開始に影響を及ぼします。

若年者と比較したときの数値(中段の90%と書いてあるところ)が70%を下回っていたら骨粗鬆症治療を必要とします。
79~70%の方では、脆弱性骨折をおこしていた方は治療対象になります。サンプルでは90%と高値であり必要ありません。
Q.大腿骨と、腰椎でYAM値が違うときありますか?
あります。低い方の数値を採用してその方の骨密度と判定し、治療します。
YAM値が異なり、大腿骨近位70%を下回り、腰椎が治療対象外まで数値が良い場合もあります。
腰椎は、骨棘といって、加齢変化で骨の棘が出やすいことや変形で一見骨密度が上がるために、結果が信頼できない時もあります。骨が弱いのが分かっている高齢者で撮影しても腰椎の骨密度は異常に高くYAM値が100%を超えている(若者より骨が強いわけない)というありえない結果となることがあります。
大腿骨近位は骨棘が全くでないとは言えませんが、腰椎よりは少なく大腿骨近位部骨密度は脊椎骨折を含むあらゆる骨折の予知能に優れる*と言われています。
*日本骨代謝学会骨粗鬆症診療ガイドライン作成委員会. 骨粗鬆症の予防と治療ガイドライン2015年版. 東京: ライフサイエンス出版; 2015.
骨粗鬆症の検査はどこで受ける?
骨密度検査は、保険診療で受ける事ができます。また、自治体ごとに一定年齢がくると骨密度検査をうけるように検診の一連として提案されます。診療科としては、検査を整形外科で受けられるとおすすめです。
その理由は、検査から説明内容はある程度一貫しているので、毎日説明している先生に聞いた方が説明が網羅的で分かりやすいからです。
人間ドックにて、骨密度検査をオプションに含めている所もあります。時間がない方には、一気に他の検査と合わせて行えるので利点があるでしょう。 自治体で行う場合の例を紹介します。
| 項目 | 内容 |
|---|---|
| 対象になる年齢 | 練馬区では 40・45・50・55・60・65・70歳の女性 |
| 対象者への発送・負担金 | 自治体から 受診券(案内の紙) 500円程度の自己負担 |
| 男性対象 | 多くの自治体では 対象外 (自治体により例外あり) |
| 検査方法 | 案内を持って医療機関で 骨密度検査(DXA・MD等)を実施 |
骨粗鬆症の検査費用の相場
DXA法で腰椎・大腿骨近位を用いた骨密度検査自体は1350円です。450点の保険点数で3割負担ですと以下のような計算です(1点=10円)
450点×10×0.3 = 1350円
(これには初診料や再診料、処方料などがふくまれておりません)
骨粗鬆症と検査に関するQ&A
骨粗鬆症の検査は何歳から受けるべきですか?
閉経を契機に骨密度を受けられるといいです。
閉経から最初の10年で女性ホルモンが強く下降するため、大きく骨密度を失うと取り返すのが難しくなります。日本人の多くは45〜55歳の間に自然閉経するので、閉経したら骨密度を複数回計測し、治療必要レベルまで落ちてくるようなら、早めに加療に進むことが大事です。
骨粗鬆症の検査を受けるべき代表的な症状を教えてください。
これといって、絶対な症状はありません。症状がないのが特徴でもあるので、骨粗鬆症を想起・意識している人をいかに検査までつなげるかが重要です。
転倒により骨脆弱性骨折と診断された方
腰椎(腰)、大腿骨近位(脚の付け根)、橈骨遠位端(手首)、上腕骨近位(肩)の骨折をした場合には、骨密度検査は必須と考えてください。
65歳以上の女性
65歳以上の方は検査を行ったほうがいいです。理由は閉経後(遅くて55歳ごろ)の10年が重要と前述しました。65歳は10年経過し骨密度が落ち切っている場合もあるからです。
65歳以下の周閉経期の方で、リスクファクターがある方
リスクファクターはアルコール多飲、喫煙、家族の大腿骨近位部骨折歴があることです。
参考:日本骨代謝学会骨粗鬆症診療ガイドライン作成委員会. 骨粗鬆症の予防と治療ガイドライン2015年版.東京: ライフサイエンス出版; 2015.
45歳未満での早期閉経の方
性腺機能低下として骨粗鬆症の可能性を積極的に疑います。
骨密度に不安があり、身長が最近減ってきた方
25歳の時からの身長短縮が4cm以上のグループは、それ未満のグループと比較して椎体骨折の相対危険率が2.8倍という報告があります。「いつの間にか骨折」を骨粗鬆症で起こしている可能性がありますので検査を検討されるといいです。
骨密度に不安があり、アルコール多飲や、糖尿病がある方
男女問わずですが、男性でとくにやせ型、アルコール多飲、糖尿病の方において女性よりも骨粗鬆症性の椎体骨折を起こしてしまうと、予後が悪い例をしばしば経験します。
骨粗鬆症の検査で骨密度が低いと診断されました。日常生活の注意点はありますか?
まずは医療機関で定期的に骨密度検査をはかりながら治療をしましょう。
日常生活では、「骨折リスクが高い状態」であるために、転倒や、足元の重い物を運ぶ、重い物をかついで動かす事をできる限りやめて、骨脆弱性骨折を起こさないようにしましょう。
また、転倒しやすそうな自宅の段差などを調整したりしましょう。
まとめ
骨粗鬆症は「年齢のせい」だけでなく、ホルモン、生活習慣、病気や薬など多くの要因が重なって起こる病気です。一度骨折すると、その後の骨折リスクや将来の生活の質に大きく影響しますが、危険因子を早く見つけて対策をとることで、予防・進行抑制の手段が存在します。
「閉経した」「背が縮んできた」「痩せていて運動不足」「ステロイドを長く飲んでいる」といった心当たりがあれば、整形外科で骨粗鬆症の相談をしてみてください。
また、女性だけではなく男性も注意がいります。適切な検査と治療により、「骨折して歩けなくなる」「骨折後に寿命が短くなる」リスクを減らし、将来の自立した生活を守っていきましょう。骨粗鬆症について不安がある方是非、沼口までご相談ください。
監修

整形外科専門医Dr.沼口大輔
| 2006年 | 東邦大学医療センター大橋病院 入職(初期研修) |
|---|---|
| 2008年~ | 東京女子医科大病院整形外科 入局 千葉こども病院、国立がん研究センター築地病院ほか関東近県の複数関連施設にて研鑽を積む |
| 2013年 | 日本整形外科学会認定 整形外科専門医 取得 |
| 2016年 | 日本整形外科学会認定 脊髄病医 取得 |
| 2016年~ | 東名厚木病院 医長 脊椎外科手術年間100件執刀、外傷手術年700~800件に携わる |
| 2019年 | 日本脊椎脊髄病学会脊椎外科指導医 取得 |
| 2024年~ | 千葉県内 救急病院に入職 |
| 2025年 | 早稲田大学大学院(経営管理研究科:MBA)学位取得 |
Incidence of Remote Cerebellar Hemorrhage in Patients with a Dural Tear during Spinal Surgery: A Retrospective Observational Analysis
Spine Surgery and Related Research 3巻 2号
発行元 Spine Surgery and Related Research
65歳以下単椎体骨折症例にて2週間のベッド・アップ30°制限とした場合の,単純X線変化について
脊椎手術における術後頭蓋内出血についての検討
C5/6 hyperflexion sprainの1例
上腕骨近位端骨折に対し腓骨骨幹部移植を行った2症例
人工股関節全置換術を要した遅発性脊椎骨端異形成症の1例