坐骨神経痛の痛みで悩んでいる方は身近に多いと思います。
その原因や医療機関(クリニック、病院)での検査、治療方法について述べていきます。
目次
坐骨神経痛とは?どんな痛み?
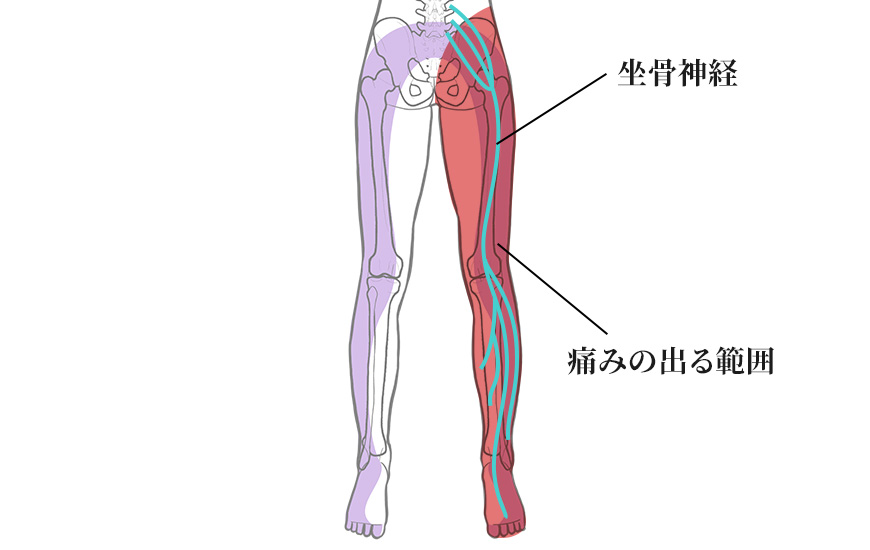
坐骨神経とは
坐骨神経は体内で最も太く長い神経で、手の指1本ほどの太さがあります。体の左右でそれぞれ脊椎の下部から出ていき、股関節、膝の後ろを通っていきます。
坐骨神経痛は、始まりである腰の神経が圧迫されることや、股関節での筋肉を通り抜ける部位での圧迫や炎症などで症状が発生します。
どんな痛みか
発生すると臀部がとくに痛みが強い為、お尻をさすっている方が多いです。太ももの裏側、膝下まで放散するしびれやしつこい痛み、うずくような痛みを起こします。
脚や足の裏のしびれを一緒に感じることがあり、足の甲のしびれや、足裏の一枚皮を被った感覚といった特殊な訴え方もこの一連でおきることがあります。
原因
原因として判明しているのは、椎間板ヘルニア、変形性関節症による神経への骨の不規則な突出、腰部脊柱管狭窄症での神経圧迫、靭帯の捻挫による腫れなどがあります。
坐骨神経痛の症状
坐骨神経痛の症状
坐骨神経痛は、軽度のものから重度まであります。
一般的にはしびれ⇒痛み⇒脱力の順に進んでいきます。
全員が足の脱力になりませんが、気づかないうちに足の親指を上に反らす力はなくなっていて診察して自覚する方が多く存在します。
症状のエリア(領域)
障害を受けているメインの神経がどの神経かで、症状の走るエリアが異なります。
多くの障害のL5神経領域の障害では、臀部から太ももの裏側または外側を通り、ふくらはぎ外側から外くるぶし、拇趾に至る領域になります。
それぞれの症状の特徴
しびれは、坐骨神経の通る領域で、訴え方が患者さんにより異なります。「ひりひりする感覚」や「正座が長いときに感覚がなくなるような状態」をしびれという方もいます。「触った感覚やつねったときに感覚がないこと」をしびれという方もいます。
椎間板ヘルニアとの違い
椎間板ヘルニアと坐骨神経痛の違い
椎間板ヘルニアは、必ずしも「坐骨神経痛」と同義ではありません。
ヘルニアが発生する部位によって、症状が異なるためです。
- 上位腰椎(L1~3の高さ:みぞおち~臍より上)
この高さで起こるヘルニアは大腿神経が障害されるので太ももの前面や鼠径部の痛み・しびれが主な症状になります。 - 下位腰椎(L4~S1の高さ:臍より下)
この高さで起こるヘルニアは坐骨神経が障害されるので坐骨神経痛(お尻から太ももの裏、ふくらはぎまでの痛み・しびれ)が主な症状になります。
つまり、腰椎椎間板ヘルニアの症状として坐骨神経痛がよく見られますが、必ずしもすべてのヘルニアが坐骨神経痛を引き起こすわけではなく、大腿神経痛として現れることもあるという点に注意が必要です。
坐骨神経痛の原因となる疾患
坐骨神経痛の原因となる疾患は以下のものがあります。
腰椎椎間板ヘルニア
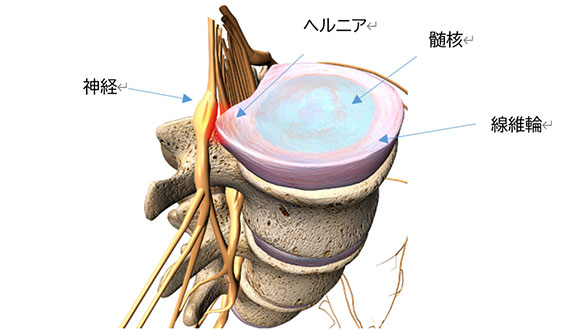
腰椎椎間板ヘルニアとは“椎間板”と“ヘルニア”に分かれます。
椎間板とは
椎間板は椎体と椎体の間に存在し、背骨にかかる応力を吸収するクッションの役割があります。
椎間板は、ひとつひとつの背骨の間に存在します。椎間板は内部がゼリー状の髄核(ずいかく)といって、その外周には線維輪(せんいりん)でできています。
ヘルニアとは
ヘルニアとは、臓器や組織が何らかの原因で弱くなりできた体内の裂け目、孔を通って本来の位置から脱出することをいいます。
まとめ
椎間板ヘルニアとは椎間板が脱出して神経にさわる位置に移動した意味と捉えてください。
繊維輪が何らかの原因により膨隆または断裂し、後方に飛び出したものが神経を刺激した状態を椎間板ヘルニアといいます。この症状は下位腰椎におこりやすいので一般的には坐骨神経痛が多いです。
腰部脊柱管狭窄症
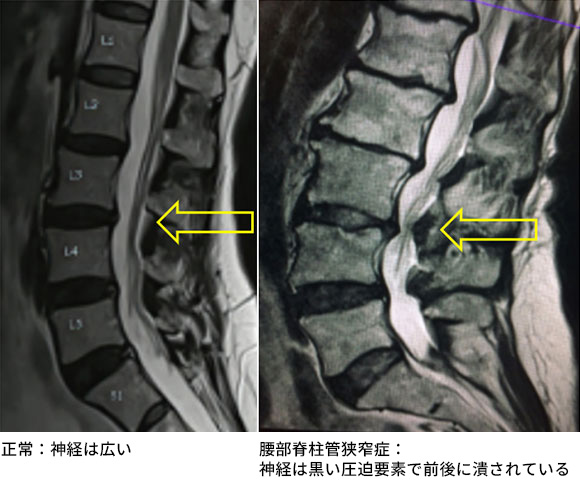
←は圧迫されている神経。画面左が臍側、S1より下は尾底骨になります。神経は画面を緩やかに縦に流れている白い領域の中の、グレーの線維状のものです。
腰部脊柱管狭窄症は、脊柱管(神経の通り道)が狭くなる良性の病気です。加齢による骨や靭帯の肥厚が原因となり、立位や後屈で神経が圧迫され、前屈で症状が緩和します。
主な症状は間欠性跛行で、歩行中に脚の痛み・しびれ・重だるさが生じ、前かがみになったり座ると改善します。進行すると前屈しても症状が取れず、歩行距離が徐々に短くなります。
特に下位腰椎で狭窄が起こるため、坐骨神経痛として症状が現れることが多いです。適切な治療を行うことで、日常生活の支障を軽減できます。
間欠性跛行では。限界を迎えるとしゃがんだり、手を膝について腰を丸くする、座るにより脚の重だるさがとれて歩行が再開できます。
梨状筋症候群
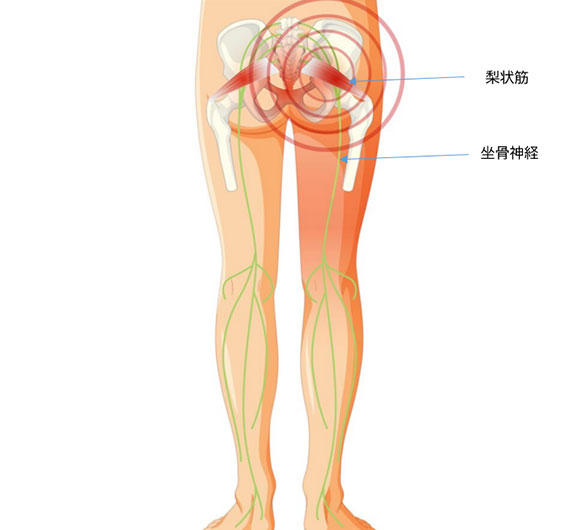
梨状筋、梨状筋症候群とは
梨状筋とは、臀部の筋肉の一つです。この筋肉の下から坐骨神経はトンネルを抜けるように出てきます。
この梨状筋が硬くなったり、緊張してしまうと坐骨神経を圧迫してしまい坐骨神経症状を引き起こし、それを「梨状筋症候群」と呼びます。梨状筋症候群は椎間板ヘルニアなどの病気の鑑別を慎重に行う必要があります。
腰痛分離すべり症
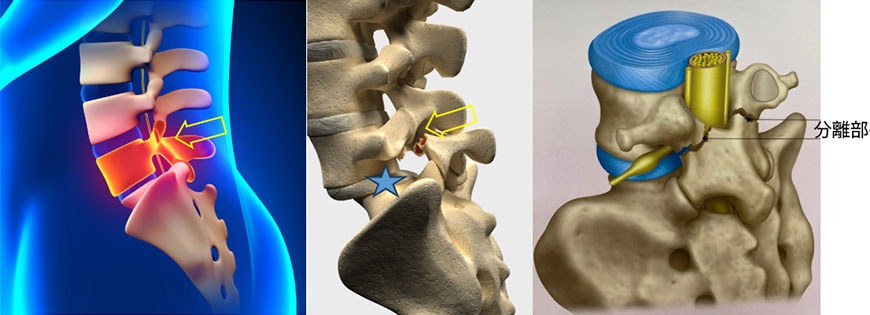
腰椎分離症は、主に疲労骨折が治癒せずに残存してしまった状態です。
10〜20代の間に受傷することが多く、レントゲンで見えにくいため気付かれない例もあります。疲労骨折が進行すると、第5腰椎の一部が割れて離れてしまいます。
さらに、☆印の椎間板が劣化すると、上位腰椎が前方にスライドすることがあり、これをすべり症と呼びます。腰椎分離症があると骨が不安定になり、すべり症が進行しやすいです。この状態を腰椎分離すべり症といい、一般的に40〜50代で完成します。
つまり、腰椎分離症は若年期に発症し、椎間板の変性が加わると中高年で分離すべり症に進行する可能性が高くなります。
・症状
分離症だけでも腰痛になります。
ひどい痛みで10代で手術となる例もあります。
また、大人になり椎間板が傷んですべり症になる事で神経の枝が圧迫狭窄されると、坐骨神経痛として症状が出ます。
神経の炎症を抑えるために神経根ブロック注射や、神経の圧迫を取り除く目的で手術となる事があります。
坐骨神経痛でやってはいけないこと
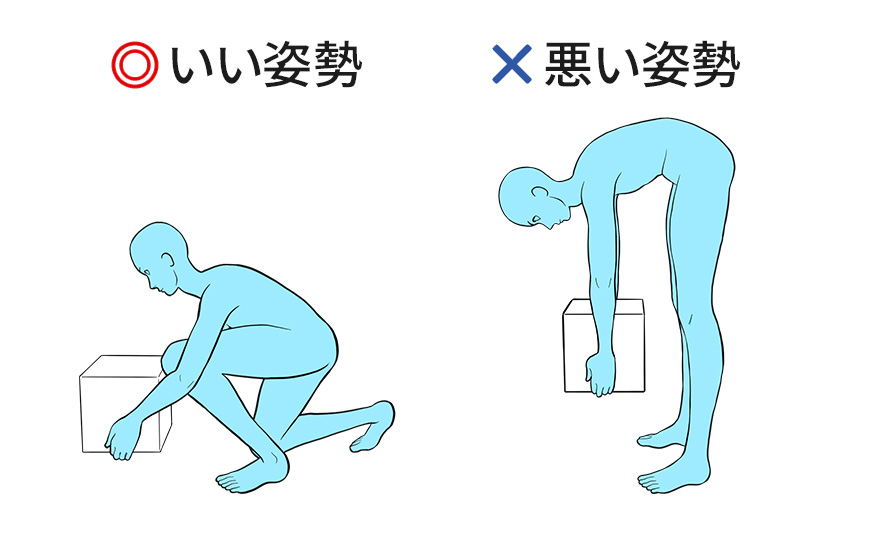
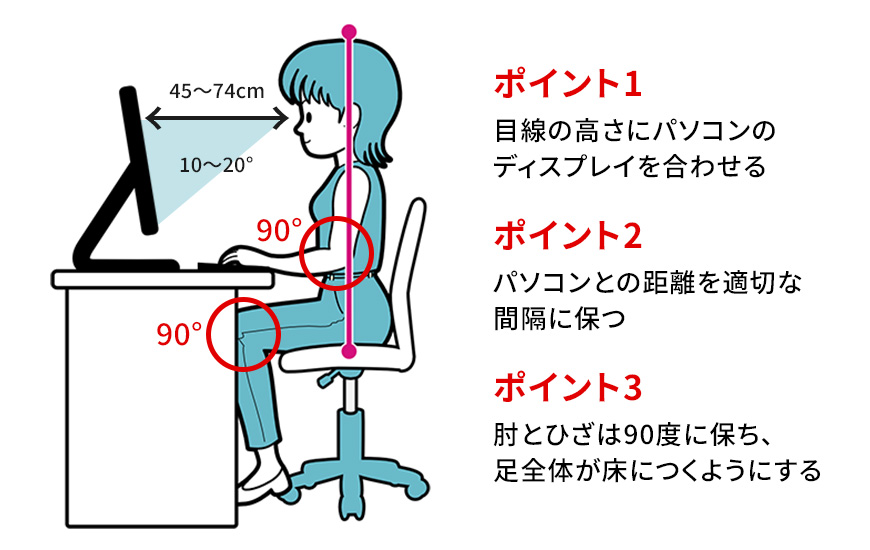
坐骨神経痛を引き起こす病態では腰の椎間板が悪くなる動作が悪化原因となりやすいです。
つまり、以下のケースです。
- 長時間の同じ姿勢
- 重いものを中腰で持つ
- 合わない寝具や、ソファで寝る
- 椅子と机があっていない状態で作業をすること
中腰での作業でモノを持ち上げるならば、椎間板内圧が上がってしまいますので避けてください。
股関節が過度に屈曲して長時間いることでの疼痛誘発は日常レベルでは「長時間ドライブ」、「机と椅子が合っていない状態での仕事」で症状が出る事になります。
坐骨神経痛の診断・検査
医療機関に行くべき目安
医療機関に行くべき目安は、ご本人が初めてで痛みに驚き不安な時点で受診で良いと思います。
痛みは強い場合我慢するより内服薬を飲んだ方が楽になります。
また、いつもの坐骨神経痛で慣れているけれど、今回は痛みが厳しい、長く持続するというときも是非医療機関を頼ってください。
何科を受診する?
坐骨神経で困ったらまずは整形外科一択です。慢性的な坐骨神経ではペインクリニックに紹介になる事があります。
診察、検査方法
診察については、問診、身体診察、各種の診断に至るための誘発テストなどをします。検査は、レントゲン、MRIを撮影していく事が多いです。
MRIは必ずしも常に全員に必要はないのですが、症状が取れない時や原因の特定ができないときに施行します。
坐骨神経痛の治療法
坐骨神経痛の治療薬は進化し、選択肢が増えました。痛みには「侵害受容性疼痛」と「神経障害性疼痛」の2種類が主にあります。
- 侵害受容性疼痛
ケガや炎症が原因で生じる痛みで、ロキソニンやボルタレンが有効です。例として、火傷や骨折に該当します。腫れていて押すと痛みが出る場合です。 - 神経障害性疼痛
神経が障害され、過剰に興奮することで生じる痛みです。坐骨神経痛や糖尿病性神経障害などが代表で、リリカ、タリージェ、サインバルタなどの薬が有効です。
押してもそこはいたくありませんが、鈍痛が奥の方にあったり、ビリビリするような痛みです。
坐骨神経痛の自然治癒率はありますが正確なデータはありません。
臨床経験からは6割程度は改善すると思います。長引く場合は手術やブロック注射、リハビリなども有効です。手術ができない例もありますが、適切な薬の組み合わせで症状を和らげることが可能です。
整骨院や整体の治療を受けてもいい?
整骨院にすぐ行くのはすすめません。理由は検査をしないで進むと原因がわからず悩んでしまうからです。
また、整形外科と整骨院の違いは以下をご覧ください。
坐骨神経痛のためのストレッチ
坐骨神経痛にはさまざまな原因があり、すべてのストレッチは紹介できませんが、梨状筋症候群が疑われて坐骨神経をストレッチするときの姿勢の指導につき述べます。
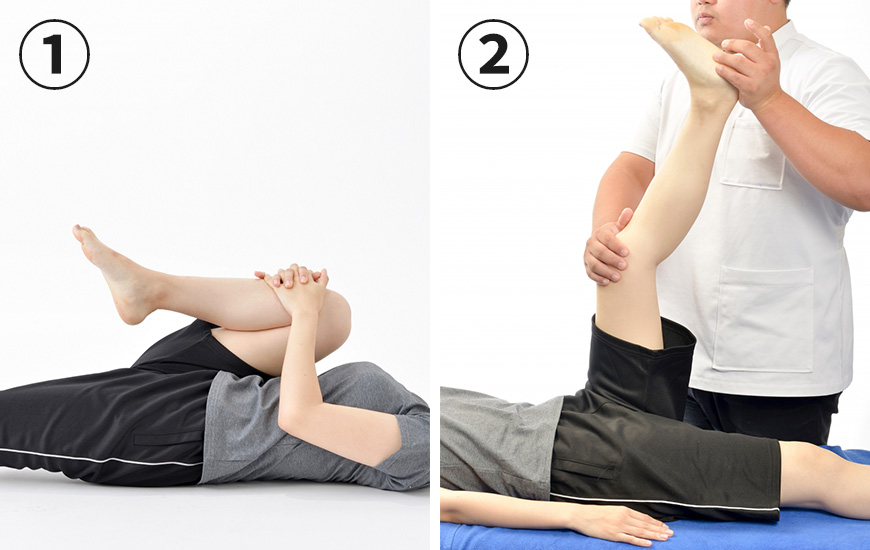
【①,②について】このように膝をかかえることをスタートとし、天井にむけて足を伸ばし、膝を伸ばしていくことで坐骨神経はストレッチされます。
痛みが強い時には強く行わなくても大丈夫です。

③次に膝をかかえていくときに伸ばしたい坐骨神経側の脚(この場合は右足)を膝の上に胡坐をかくようにします。そのまま左脚の膝を体に近づけていくことで右の坐骨神経をストレッチします。
このようなストレッチを痛みが激しくならない程度に続けていくことが重要です。
坐骨神経痛に関するよくある質問
坐骨神経痛は急に治ることはありますか?
坐骨神経痛は神経の炎症による痛みです。
炎症というのは捻挫や打撲のように急に始まり徐々に薄れてなくなっていくことがあります。坐骨神経痛も同様に自然に治る事があります。
急な例もありますが、薄らぐ、和らぐような推移で改善していきます。
坐骨神経痛で治療のため通院しているのに治らないのはなぜですか?
坐骨神経痛が治らない主な原因と対策について述べます。
1.痛みの原因特定が曖昧
検査や診断が不十分で、原因が特定されていない(例:腰椎椎間板ヘルニア)。
2.対処方法がズレている
坐骨神経痛のタイプに合った治療がされていない(例:神経障害性疼痛にNSAIDs使用)。
3.薬が飲めない・合わない
副作用が強く、適切な薬を継続できず痛みがコントロールできない。
4.リハビリの導入不足
リハビリが提案できていない、または原因検索をあきらめて漫然と電気治療だけしているなど。
解決策
- 専門医の再診で原因を再評価。
- 病状に適した薬を模索していく。
- 理学療法士の指導でリハビリを導入。
- ブロック注射などの治療法を検討。
坐骨神経痛かどうか自分で症状をチェックする方法はありますか?

簡単な自己チェック方法としてSLRテストがあります。
異常を感じる脚をまっすぐ固定し、上へ上げていきます。
坐骨神経痛の方には辛い検査ですが、60度以内で臀部から脚の後面や外側に痛みが走る場合、坐骨神経痛やヘルニアの可能性を疑います。特に20度程度のわずかな角度で強い痛みが出る場合は、より慎重な評価が必要です。
坐骨神経痛の痛みでお悩みの方はご相談ください。
「痛みやしびれがもっと楽になれば、笑顔を取り戻せるのに」そんな患者さんの“悔しさ”を変えたくて診療してきました。
神経(脊髄)が得意で全身の整形外科手術をしてきた専門医として、腰の神経からくる坐骨神経痛の治療には自信があります。
日本脊椎脊髄病学会認定の脊椎脊髄外科指導医として、腰部脊柱管狭窄症や、腰椎ヘルニア、腰椎分離症、すべり症の手術、外来、リハビリをしてきたからです。それゆえ外来治療の限界も理解しています。
「これ以上は手術がいい」という線引きは、約15,000件の様々な手術に携わってきた身だからこそ答えられると思います。
沢山の難治例の治療経験もありますので、軽い症状の治療~重い症状の場合には昔のように完全には戻れなくとも一歩一歩の前進を大事に、“悔しさ”を笑顔に変えていきましょう。
監修

整形外科専門医Dr.沼口大輔
| 2006年 | 東邦大学医療センター大橋病院 入職(初期研修) |
|---|---|
| 2008年~ | 東京女子医科大病院整形外科 入局 千葉こども病院、国立がん研究センター築地病院ほか関東近県の複数関連施設にて研鑽を積む |
| 2013年 | 日本整形外科学会認定 整形外科専門医 取得 |
| 2016年 | 日本整形外科学会認定 脊髄病医 取得 |
| 2016年~ | 東名厚木病院 医長 脊椎外科手術年間100件執刀、外傷手術年700~800件に携わる |
| 2019年 | 日本脊椎脊髄病学会脊椎外科指導医 取得 |
| 2024年~ | 千葉県内 救急病院に入職 |
| 2025年 | 早稲田大学大学院(経営管理研究科:MBA)学位取得 |
Incidence of Remote Cerebellar Hemorrhage in Patients with a Dural Tear during Spinal Surgery: A Retrospective Observational Analysis
Spine Surgery and Related Research 3巻 2号
発行元 Spine Surgery and Related Research
65歳以下単椎体骨折症例にて2週間のベッド・アップ30°制限とした場合の,単純X線変化について
脊椎手術における術後頭蓋内出血についての検討
C5/6 hyperflexion sprainの1例
上腕骨近位端骨折に対し腓骨骨幹部移植を行った2症例
人工股関節全置換術を要した遅発性脊椎骨端異形成症の1例
